眼瞼下垂(がんけんかすい) ptosis_surgery
眼瞼下垂とは
眼瞼下垂(がんけんかすい)は、何らかの原因によって上眼瞼(上まぶた)が正常な位置よりも下がってしまう状態のことです。
それによりまぶたが重い、見にくい、特に上方の視野が狭いという症状が生じ、日常生活に支障をきたすことがあり、特に読書や車の運転など視覚を必要とする活動において大きな影響を及ぼします。
また、眼瞼下垂は見た目の問題だけでなく、眼精疲労や頭痛の原因にもなり得ます。
これにより、日常生活で不便を感じることが多く、適切な診断と治療が重要です。
眼瞼下垂症
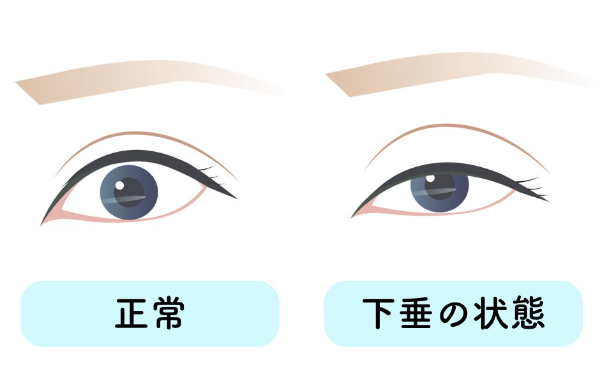
眼瞼下垂の原因
眼瞼下垂の原因は多岐にわたります。主な原因は以下の通りです。
- 加齢: 年齢を重ねると筋肉や腱膜が緩み、まぶたが下がることがあります。
特に60歳以上の高齢者に多く見られますが、早ければ40代から症状が現れることもあります。 - 先天性: 生まれつき眼瞼挙筋が弱い場合、幼少期から眼瞼下垂が見られることがあります。
この場合、片目のみならず、両目に症状が現れることもあります。 - 外傷: 目やまぶたへの外傷が原因で発症することがあります。
例えば、交通事故やスポーツによる怪我などが挙げられます。 - 神経疾患: 筋無力症などの神経疾患が眼瞼下垂を引き起こすことがあります。
これらの疾患は、神経と筋肉の接合部に問題を引き起こし、まぶたを上げる力が弱まることがあります。 - コンタクトレンズ性: 長期間のハードコンタクトレンズの使用が眼瞼下垂の原因となることがあります。
眼瞼下垂症において最も多くみられます。
レンズの装着や取り外しの際にまぶたを頻繁に触れることで、まぶたの筋肉や腱膜に負担がかかり、眼瞼下垂を引き起こすことがあります。
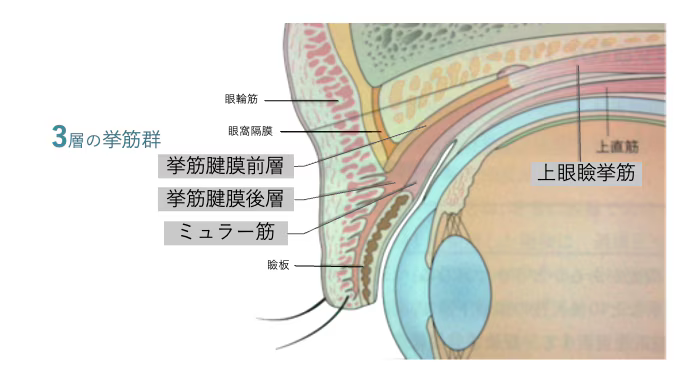
眼瞼の解剖
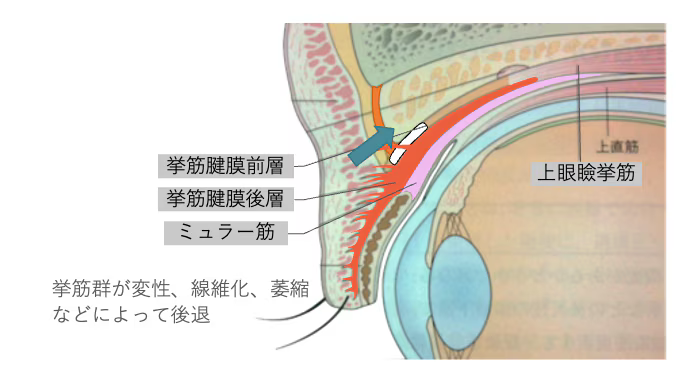
眼瞼下垂の場合
健康な人(左)はまぶたの中の挙筋が収縮することで、目を開けることができます。
しかし、眼瞼下垂では、挙筋群が変性、繊維化、萎縮などによって後退して目を開きにくくなります。
眼瞼下垂の種類
眼瞼下垂は、発症の時期・原因・メカニズムによって大きく4つのタイプに分けられます。
適切な治療を行うためには、まずどのタイプかを正確に診断することが大切です。
先天性眼瞼下垂
先天性生まれたときからまぶたが十分に開かない状態です。まぶたを持ち上げる筋肉(上眼瞼挙筋)の発育不全や、それを動かす神経(動眼神経)の先天的な異常が主な原因です。
片眼に症状がある場合は左右差で気づかれやすいですが、両眼に軽度の下垂があるケースでは見過ごされることもあります。まぶたが下がっている側の目を補うため、眉を上げたりあごを持ち上げたりする姿勢が習慣化することがあります。
| 視力発達への影響について
生まれたばかりの赤ちゃんは視力がほとんどなく、「見るちから(視力)」は日々の経験を通じて育まれます。眼瞼下垂があるとまぶたが瞳孔にかかり光の刺激が届きにくくなるため、視力の正常な発達が妨げられる恐れがあります(弱視)。視機能への影響が認められる場合は、一般的に3〜4歳以降を目安に手術を検討します。
腱膜性眼瞼下垂
後天性・最も多いタイプ後天性眼瞼下垂のなかで最も多く見られます。まぶたを構成する「挙筋腱膜」が瞼板から剥がれたり伸びたりすることで、まぶたが持ち上がりにくくなります。
まぶたが開く仕組みは「上眼瞼挙筋が縮む → 腱膜に力が伝わる → 瞼板が持ち上がる」という流れで、この連動に支障が出ると症状が現れます。補助的に働くミュラー筋も自律神経に支配されているため、疲れているときやリラックス時に特に開けにくくなることがあります。
| 主な原因・リスクとなる習慣
- 加齢による組織の変化
- 白内障・緑内障・硝子体手術後
- ハードコンタクトレンズの長期使用
- 花粉症・アレルギー性結膜炎
- アトピー性皮膚炎
- 逆さまつげ
- アイプチ・アイテープの常用
- 目を頻繁にこする習慣
目を繰り返しこする動作は、腱膜と瞼板の接合部に少しずつ負担をかけ、剥離を促進します。かゆみがある場合は点眼薬を使用するか、早めにご来院ください。
治療には「挙筋腱膜前転術」または「挙筋短縮術」が有効です。症状の程度が一定以上の場合は保険適用となります。
神経原性・筋原性眼瞼下垂
後天性まぶたを開けるための神経や筋肉そのものに異常が生じることで起こる後天性の眼瞼下垂です。全身疾患に伴って発症することが多く、眼瞼下垂が内科・神経内科疾患の最初のサインとなることもあります。脳梗塞の後遺症として現れるケースもあり、他科と連携した治療が必要になります。
神経原性の代表疾患
筋原性の代表疾患
偽性眼瞼下垂・上眼瞼皮膚弛緩症
類似症状眼球の位置は正常ですが、加齢などによって上まぶたの皮膚がたるみ、目にかかることで視野が狭くなる状態です。見た目の症状は腱膜性眼瞼下垂と似ているため、自己判断は難しく、診察を通じた正確な見極めが大切です。
「偽性」という名称から保険外と思われることもありますが、日常生活への支障があると医師が判断した場合は、余剰皮膚を取り除く手術(上眼瞼皮膚切除術など)が保険適用で受けられることがあります。
眼瞼下垂の症状
- まぶたが重い、目が開けづらい
- 眠そうな印象に見られる
- 加齢によってまぶたがたるんできた
- まぶたがくぼんでいる
- おでこにシワが寄る
- 眉の位置が高くなり、目と眉の距離が広くなった
- 目が疲れやすく、ドライアイ・眼精疲労がある
- 偏頭痛や肩こりがつらい
- まぶたが三重や四重になってきた
眼瞼下垂の治療法
眼瞼下垂の治療には手術が一般的です。以下の術式があります。
挙筋短縮術
眼瞼挙筋自体を短縮する手術です。まぶたの重さが大きく、他の方法では効果が薄い場合に適しています。
この手術は正確な技術が求められますが、効果は非常に高いです。
ミュラータッキング
眼瞼挙筋を短縮し、腱膜を強化する方法です。この手術は術後の回復も早く、数日で日常生活に戻ることが可能です。
挙筋腱膜前転術
眼瞼挙筋の位置を前方に移動させることで、まぶたを持ち上げる手術です。この方法は、まぶたの動きを自然に保つことができるため、美容的にも優れています。
術後のケアとしては、まぶたを休めるために数日の安静が推奨されます。
前頭筋吊り上げ術
前頭筋を利用してまぶたを持ち上げる手術です。これは、眼瞼挙筋がほとんど機能しない場合に使用される方法です。
前頭筋を使うことで、まぶたを引き上げる力を補います。
挙筋短縮術について
- 日常生活において最も多くみられる眼瞼下垂は、加齢やハードコンタクトレンズ長期使用で見られる腱膜性眼瞼下垂になります。
眼瞼挙筋の働き自体は保たれているにもかかわらず、挙筋群に変性・線維化・萎縮などを生じ、挙筋腱膜が本来付着している瞼板から離れ、後方へ偏位していきます。 - 眼瞼下垂に対する手術には様々な術式があり、上眼瞼挙筋単独での前転術やMuller筋を瞼板にタッキングするMullerタッキング、さらには挙筋腱膜とMuller筋の両者を短縮する挙筋群短縮術などがあります。
どのような患者にどの術式を適応するかは術者によって幅がありますが、挙筋群短縮術は他の術式と比較しもっとも適応の幅が広く、高度の眼瞼下垂や挙筋機能の比較的弱い患者(挙筋機能が5-9mm程度)にも適応できます。 - この術式の利点の一つに、挙筋腱膜とMuller筋の両方の力により開瞼幅を矯正するため、他の術式よりも少ない前転量で十分な眼瞼挙上が得られることがあります。
前転量が少ないので、術後の閉瞼不全やそれに伴って生じる角結膜障害を最小限に抑えることができます。
当院の眼瞼下垂手術の特徴
眼瞼下垂手術の術式と手術例
当院では、組織学的に正しい位置に修正することで、自然な見た目と機能回復を目指しています。
最新の技術と経験豊富な医師による精密な手術を提供し、患者様一人ひとりに最適な治療を行います。
手術前には詳細なカウンセリングを行い、患者様の不安を解消するとともに、術後のケアも万全に行います。
また、最先端の設備を導入し、安全かつ効果的な治療を実現しています。
症例
-
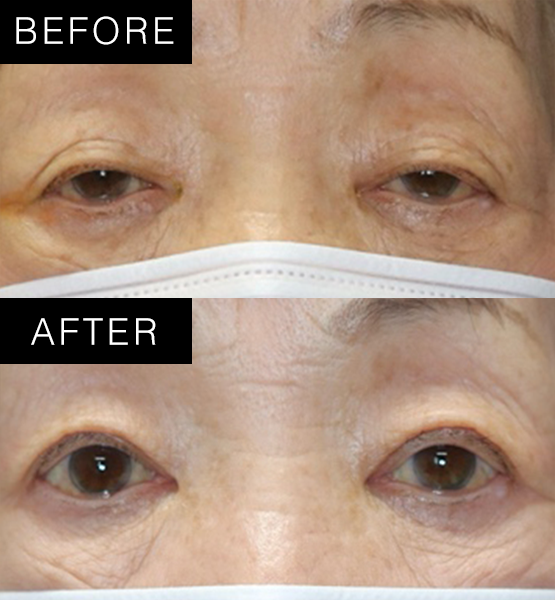 術式:挙筋短縮術後
術式:挙筋短縮術後
術後1ヶ月後 -
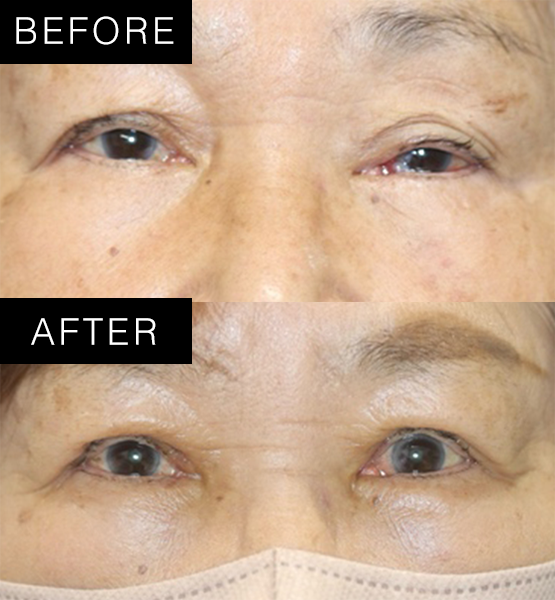 術式:挙筋短縮術後
術式:挙筋短縮術後
術後1ヶ月後 -
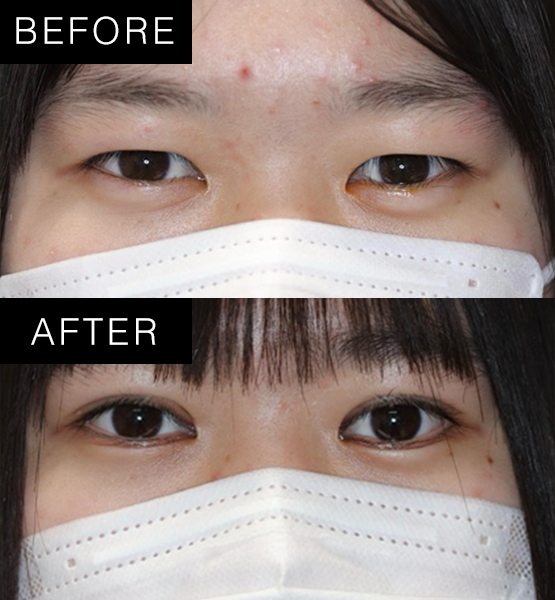 術式:挙筋短縮術後
術式:挙筋短縮術後
術後1ヶ月後
手術費用について
眼瞼下垂手術費用は、術式や保険の適用状況により異なります。
当院では「保険診療」と「自費診療」の両方で対応が可能です。
保険診療
眼瞼下垂の手術は、視力や視界に影響を与えるため、保険適用が可能です。
挙筋短縮術あるいは挙筋腱膜前転法の場合
-
- 3割負担の場合(両眼)
- 約¥60,000
-
- 1割負担の場合(両眼)
- 約¥20,000
自費診療
皮膚のたるみなど、「対面時の印象」、「審美面」の側面も考慮したい方には自費診療による治療提供も対応しております。
審美面保険適用外となるため自費となります。費用は術式により変わってきます。
-
- 両眼
- 約¥300,000〜
眼瞼下垂手術の流れ
起こりうる合併症について
内出血・腫れ
ほぼ全員の方に生じます。個人差がありますが、腫れは1週間〜1ヶ月ほど続きます。
左右差
なるべく左右差が生じないように最新の注意をはらって手術を行いますが、左右差があまりに気になる場合などは医師の診断のもと修正を行う場合があります。
重瞼の乱れ・予定外重瞼線など整容的な問題
意図しない部分に癒着が発生して、二重のラインがきれいに出ないことがあります。医師の診断のもと適用があれば修正を行う場合があります。
低矯正
挙筋の状態が悪く、うまくまぶたが上がらなかった、術後に後戻りしたなどの原因で生じます。医師の診断の上、再手術・筋膜吊り上げ術などを検討することがあります。
過矯正・閉瞼不全
手術により上げすぎてまぶたが閉まりづらくなることで角膜に傷ができてしまうような場合には早めの修正手術を検討します。
ドライアイ
手術により眼が開くことになり、外気にさらされる面積が大きくなるため、ドライアイが生じます。術前からドライアイがある方は注意する必要があります。
眼球損傷などその他予期せぬもの
まず起こることはありませんが、眼球近くの手術ですので絶対に起こらないとは言えません。
よくあるご質問
Q:手術中に痛みはありますか?A:手術中は局所麻酔を使用しますので、痛みを感じることはほとんどありません。
麻酔の注射時に軽い痛みを感じることがありますが、それ以降は無痛で手術が進行します。
術後、1時間弱で痛み止めの効果が消失しますので、痛み止めの内服薬を使用します。
Q:手術後の帰宅については?
A:手術後、短時間の休憩後に帰宅可能です。
帰宅後は、なるべく安静に過ごし、まぶたに負担をかけないよう心掛けてください。
手術終了時に、上まぶたにガーゼをあてます。
眼帯を隠すのであれば、サングラスや帽子の用意をお勧めします。
Q:術後の通院については?
A:基本的に、翌日と1週間後は受診いただき、1週間後に抜糸を行います。
その後の経過観察は個々の状態に応じて行います。
定期的な通院で、術後の経過を確認し、必要なケアを行います。
Q:運動はいつからできますか?
A:術後48時間は「腫れる時期」で運動すると腫れが悪化しますので、控えてください。
それ以降は、軽い運動は可能になります。
汗をかくようなある程度の強度のある運動は、術後1週間での抜糸後になります。
筋トレなど、に関しては、しっかりと傷が固まる術後3週間以降をお勧めしています。
Q:目が腫れますか?
A:術後には多少の腫れが生じますが、数日から1週間程度で収まります。腫れを早く引かせるためには、冷却や適切なケアが重要です。医師の指示に従ってケアを行ってください。


